難治性不妊症とは
卵巣機能が低下し卵子を得ることができない『早発卵巣不全』や『卵巣予備能低下』、胚が着床しない『反復着床不全』、妊娠はするものの継続が難しく、流死産を繰り返す『不育症』について、その原因や検査方法を説明します。
これらの原因は、①胚の因子、②子宮の因子、③母体の因子に分けられます。
下の表は難治性不妊症の原因と当院で実施できる検査を示しています。
※青文字は、先進医療の対象となっている検査です
※橙文字は、自費診療の対象となっている検査です。
胚の因子
| 因子 | 検査・治療 | |
|---|---|---|
| 卵 子 |
女性の年齢に伴う卵質低下 | 生活習慣の見直し、卵巣刺激法、培養法の変更 |
| 胚の染色体異常 | PGT-A、PGT-SR、PGT-M(着床前診断) 流産絨毛染色体検査(POC)、夫婦染色体検査 |
|
| 受精率不良、胚質不良、胚発生不良 | タイムラプス | |
| 精 子 |
精子を選別し、受精率の高い顕微授精を選択 | PICSI、IMSI、ZyMot |
| 染色体異常 | 精子DNA断片化指数検査(DFI) |
子宮の因子
| 因子 | 検査・治療 |
|---|---|
| 子宮形態異常、子宮筋腫、子宮腺筋症、子宮内膜ポリープ | 子宮鏡検査、子宮内膜ポリープ摘出術 |
| 薄い子宮内膜や癒着、帝王切開瘢痕部症候群 | 子宮筋腫核出術、子宮内腔癒着切除術 |
| 卵管水腫 | 腹腔鏡下卵管切除術 |
| 子宮内膜が薄い(厚さが7mm未満) | 多血小板血漿(PRP、PFC-FD)子宮内投与 G-CSF子宮内投与、ビタミンE、子宮血流改善薬 |
| 子宮内膜の着床環境を改善 | SEET法(子宮内膜刺激胚移植法) |
| 治療が複数回不成功 | 子宮内膜スクラッチ、二段階胚移植 |
| 子宮内膜環境の異常 | EndomeTRIO (ERA+EMMA/ALICE) |
| 子宮内膜への着床時期(着床ウインドウ)のずれ | ERA |
| 子宮内膜細菌叢(マイクロバイオーマ)の異常 | EMMA |
| 慢性子宮内膜炎 | ALICE、CD138 |
母体の因子
| 因子 | 検査・治療 | |
|---|---|---|
| 早発卵巣不全(POI)、卵巣予備能低下(DOR) | 多血小板血漿(PRP、PFC-FD)卵巣内投与 | |
| 甲状腺機能異常 | 甲状腺機能異常(TSH、FT4)、抗TPO抗体 | |
| 糖尿病等 代謝性疾患 | 空腹時インスリン値、血糖値、HbA1c、 ホルモン療法(薬物療法) |
|
| 不 育 症 検 査 |
免疫学的因子 | Th1/Th2検査・ビタミンD |
| 血栓性素因の異常 | 抗カルジオリピン抗体、LAC検査など 抗凝固療法、ヘパリン療法 |
|
| 喫煙、肥満、ストレス | 生活習慣改善 | |
早発卵巣不全、卵巣予備能低下
「早発卵巣不全」とは、40歳未満で卵巣機能が著しく低下し、無月経となる状態を指します。
「早発卵巣不全」や「卵巣予備能低下」は、卵巣手術、抗がん剤や放射線治療などにより卵巣機能が低下する外的要因のほか、染色体・遺伝子の異常、免疫機能の異常によるものなど、さまざまな原因が考えられます。
しかし、明確な原因が特定できないケースも少なくありません。
治療としては、エストロゲン・プロゲスチン療法(カウフマン療法)などのホルモン補充療法によりホルモン環境の改善を図るのが一般的ですが、十分な効果が得られない場合には、再生医療であるPRP(自己多血小板血漿)療法や、PFC-FDの卵巣内投与を検討することがあります。
当院ではPRPおよびPFC-FDの卵巣内投与が可能な、全国でも限られた数少ない医療機関のひとつです。
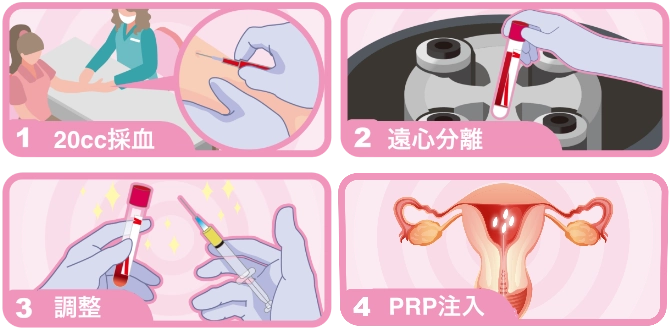
PRP療法 卵巣内投与(自費)
PRP療法とは、患者さん自身の血液を採取し、血小板を濃縮した血漿(PRP)を抽出します。このPRPには、成長因子が多く含まれており、細胞の修復や再生を促進する作用があります。
このPRPを卵巣内に注入することで、休止している可能性のある卵胞に刺激を与え、再発育を促すことを期待します。
PRP療法は、採血を行った当日に、ご自身のPRPを卵巣内へ注入することが可能です。
料金
| 項目 | 料金(自費) |
|---|---|
| PRP 採血 卵巣内投与(片側) | 220,000円 |
| PRP 採血 卵巣内投与(両側) | 330,000円 |
PFC-FD療法 卵巣内投与(自費)
PFC-FD療法は、患者さんの血液を採取し、高濃度の血小板(PRP)を抽出し、さらに血小板由来の成長因子のみ取り出して、フリーズドライしたものです。
卵巣内に卵胞が見えず卵子が取れない方を対象として、卵巣内にPFC-FDを注入することで卵巣機能の改善を図り、卵胞の発育を促進することが期待できます。
投与日は患者様のご都合に合わせて調整することが可能です。
PFC-FDは検査会社に依頼するため、PRPと比較して実際に卵巣内投与できるまでに約4-5週間の時間を要します。

料金
| 項目 | 料金(自費) |
|---|---|
| PFC-FD 採血 | 165,000円 |
| PFC-FD 卵巣内投与 1回 | 110,000円 |
反復着床不全
体外受精において、40歳未満の方が良好な胚を4回以上移植した場合、80%以上の方が妊娠されるといわれています。よって、良好な胚を複数回移植しても妊娠しない場合を『反復着床不全』(repeated implantation failure: RIF)といいます。
胚の因子
胚の因子として、卵質や胚質が悪い方には、生活習慣の見直しや改善を行っていただきます。卵巣刺激法や、胚培養の変更も検討します。
PGT-A/SR(着床前染色体異数性検査)
胚の染色体を移植する前に調べる検査です。
対象者は、ARTを行っている方で胚移植を2回以上行っても妊娠しない方、子宮内に妊娠が確認された後に流産を2回以上繰り返した方、35歳以上の不妊症の方、ご夫婦のいずれかあるいは双方に染色体の構造異常を認める方となります。
受精、培養方法の工夫
適切な培養液を選択し、タイムラプスを用いて培養、発育速度が正常で、形態良好な胚盤胞を選択します。
精子の所見が不良な方は顕微授精となります。良好な精子を選別する方法として、PICSI、IMSI、ZyMot(先進医療の対象)の適応があるか検討します。
精液所見が正常でも、精子にDNAの損傷があることで、受精率の低下、着床率の低下、流産を繰り返す(不育症)ことが報告されています。
DNAに損傷がある精子の割合(DFI)を調べる検査として、精子DNA断片化指数検査があります。
子宮の因子
子宮の因子としては、子宮内の器質的疾患、子宮内膜の菲薄化などが原因であることが報告されており、当院では必要に応じて子宮鏡検査を実施しております。
また、子宮内膜環境も着床不全の原因と考えられています。保険診療で不妊治療を行われている方は先進医療として、その他の方は自費診療で、ERA(子宮内膜受容能検査)、EMMA/ALICE(子宮内細菌叢検査)、EndomeTRIO検査(ERA+EMMA/ALICE)、SEET法(子宮内膜刺激胚移植法)、子宮内膜スクラッチ、二段階胚移植を提示することがあります。
子宮鏡手術
子宮内膜ポリープ、子宮粘膜下筋腫、子宮形態異常は着床の妨げとなります。
これらの疾患を疑われる患者様は、子宮鏡検査を行い、当院で手術可能な病変であれば、検査当日に外来手術を行っています。
- 料金(保険)
子宮鏡検査 約3,000円 子宮鏡下子宮内膜ポリープ摘出術 約20,000円 子宮鏡下子宮筋腫摘出術 約57,000円 子宮鏡下子宮内腔癒着切除術 約56,000円 *麻酔、薬剤料は除く
子宮卵管造影検査
子宮の入り口からチューブを挿入、造影剤を注入して、レントゲンの撮影を行います。子宮の形態異常、卵管の通過性(卵管水腫)や癒着の有無を判断します。
- 料金(保険)
約11,000円
MRI検査
経腟超音波で子宮、卵巣、卵管に病変を認めたときに、より詳細に調べ、適切な治療法をご提示することができます。近くの画像診断センターや高次医療機関にご紹介をさせていただきます。
ERA(子宮内膜受容能検査)
胚の移植時期、とくに胚盤胞の移植時期には、最適なタイミング、『着床の窓』と呼ばれているものがあると言われています。
良好胚盤胞を移植しても妊娠しない反復着床不全の原因として、約30%の方に『着床の窓』にズレがあることが報告されています。
ERAは、着床に関わる遺伝子を調べることで、着床の窓のズレがないか判断できる検査です。
- 検査結果が出るまで
検査後約3週間 - 料金(自費)
ERA検査 110,000円 EndomeTRIO検査(ERA+EMMA/ALICE) 137,500円

EMMA/ALICE(子宮内細菌叢検査)
子宮内には常在菌として、善玉菌のラクトバチルスが存在しており、十分なラクトバチルスがいることが、妊娠する環境として適しているとされています。
この菌のバランスが崩れることで、胚の着床障害や、流早産に関連していると言われています。
EMMAとは、子宮内にラクトバチルスが存在するか調べ、極わずかしか検出されなければ、ラクトバチルスの補充を行います。また、有害な菌が多数検出される場合は、その菌に対して有効な抗生剤を服用します。
ALICEとは、慢性子宮内膜炎が反復着床不全の約30%(日本産婦人科学会HP)に存在していることから、慢性子宮内膜炎に関連する病原菌がいるか調べ、必要なら適切な抗生剤を処方します。
- 検査結果が出るまで
検査後約3週間 - 料金(自費)
EMMA/ALICE検査 56,000円 EndomeTRIO検査(ERA+EMMA/ALICE) 137,500円

PRP療法 子宮内投与(自費)
自分の血液から抽出した高濃度の血小板(PRP)を子宮内に注入する方法です。
PRPの子宮内投与により子宮内膜の細胞増殖、血管新生が促進され、子宮内膜が厚くなる可能性があります。とくに、反復着床不全でホルモン補充を行っていても、子宮内膜が厚くならない方は、子宮内膜が厚くなり、着床率が上昇することが報告されています。また、子宮内膜があまり厚くならなくても着床率が上昇することが報告されています。
PFC-FDは投与までに約1ヶ月時間を要しますが、PRP療法は採血した当日にPRPを作成し、子宮内に注入することができます。
- 対象
子宮内膜が薄い方(当院基準で7mm未満) - 料金(自費)
PRP 採血 子宮内投与 1回 165,000円 PRP 採血 子宮内投与 2回 220,000円

PFC-FD療法 子宮内投与(自費)
PFC-FD療法は採血を行い、高濃度の血小板(PRP)を抽出し、さらに血小板由来の成長因子のみ取り出して、フリーズドライしたものです。血小板由来の成長因子のみを抽出したPFC-FDを子宮内に投与することで、子宮内膜厚の増加が期待できます。
子宮内膜が薄い方を対象として、胚移植2〜9日前を目安としてPFC-FDを子宮内に注入します。
PFC-FDは1回の採血で子宮内投与2回分の検体を保存することができます。検査会社に依頼するため、PRPと比較して実際に投与注入できるまでに時間を要します。
- 対象
子宮内膜が薄い方(当院基準で7mm未満)
良好胚を移植しても着床しない方 - 料金(自費)
PFC-FD 採血 165,000円 PFC-FD 子宮内投与 1回 11,000円

G-CSF子宮内投与(自費)
G-CSFは、免疫細胞から分泌されるサイトカインで、顆粒球産出の促進、好中球の機能を高める作用があり、ガン治療後の好中球減少症などに用いられています。
G-CSF療法は、子宮内膜が薄い症例に対して、G-CSFを胚移植前に子宮内に注入することで、子宮内膜を厚くする、子宮内膜の機能を改善すると報告されています。また、子宮内膜が厚くならなくても、着床率が上昇したという報告もあります。
当院では、胚移植を行う方を対象として、胚移植決定日(移植の2-9日前)を目安に子宮内に投与を行っています。
PRPやPFC-FDのように事前に採血などを必要とせず、着床率の上昇を期待できる方法です。
- 対象
子宮内膜が薄い方(当院基準で7mm未満)
良好胚を移植しても着床しない方 - 料金(自費)
G-CSF 子宮内投与 1回 約10,000円
母体の因子
胚や子宮の環境を整えることも大事ですが、体のバランスが悪いと着床できません。
また、流産を何度も繰り返す(不育症)の原因となることも報告されています。当院では体のバランスを見るために、免疫系の検査、血栓性素因、内分泌・代謝検査を提示することがあります。
Th1/Th2
胚(胎児)が母体にとって、自分以外の存在『非自己』と認識されることで着床不全や流産の原因となっているという考えがあります。通常は胚が着床し、胎児を攻撃しないために免疫寛容を誘導するヘルパーT細胞が働いています。
しかし、反復着床不全、不育症の方の中には、Th1やTh1/Th2比が高い方が認められ、胚(胎児)に対して、母体の拒絶反応がおこり、着床不全や流産を引き起こすと報告されています。Th1やTh1/Th2比が高い場合は、免疫抑制剤であるタクロリスムを内服し、Th1/Th2比を調整します。
- 検査結果が出るまで
採血後約3週間 - 料金(自費)
約7,500円
ビタミンD
妊娠前の血中ビタミンDは着床にも関連していることが報告されています。
- 検査結果が出るまで
採血後約1週間 - 料金(自費)
約1,300円
不育症
不育症の治療に関する詳しい情報は、こちらをご参照ください。
治療について